Die Diagnose von immunvermittelten Polyneuropathien, wie der multifokalen motorischen Neuropathie (MMN), basiert auf klinischen Parametern und elektrophysiologischen Messungen. Die charakteristische Verteilung der Muskelschwäche zusammen mit einem chronischen Verlauf führt zu einer Verdachtsdiagnose, die mit Messungen der Nervenleitgeschwindigkeit bestätigt werden kann. Gegebenenfalls sind weitere Untersuchungen notwendig, um andere Neuropathien auszuschließen beziehungsweise eine unklare Verdachtsdiagnose zu festigen.
Ausschlusskriterien für eine MMN-Diagnose
- Zeichen einer Schädigung des oberen Motoneurons
- Ausgeprägte bulbäre Beteiligung
- Stärkere sensorische Beeinträchtigung als eine leichte Herabsetzung des Vibrationsempfindens der unteren Extremitäten
- Diffuse symmetrische Schwäche in den ersten Wochen
Elektrodiagnostische Kriterien einer MMN
Mithilfe der Elektroneurographie kann anhand der Nervenleitgeschwindigkeit festgestellt werden, ob eine Reizleitungsstörung des Nerven vorliegt. Für eine gesicherte Diagnose einer MMN muss neben den klinischen Symptomen auch elekrophysiologisch Leitungsblöcke der betroffenen Motonerven dargestellt sein, ohne Auffälligkeiten der sensorischen Nerven.
-

Kriterien für einen Leitungsblock1–3
- Bei Stimulation proximal kein MSAP, bei Stimulation distal normales MSAP – oder
- MSAP bei Stimulation proximal im Verhältnis zu MSAP bei Stimulation distal ≥ 30% reduziert
(Ausnahme: N. tibialis) und MSAP ≥ 20% des unteren Grenzwerts in ≥ 2 Nerven; oder in 1 Nerven + ≥ 1 anderes der folgenden Kriterien:
- Verlängerung der dmL ≥ 50% des oberen Grenzwerts in ≥ 2 Nerven
- Reduktion der mNLG ≥ 30% des unteren Grenzwerts in ≥ 2 Nerven
- Verlängerung der F-Wellen-Latenz ≥ 20% des oberen Grenzwerts in ≥ 2 Nerven (≥ 50%, falls MSAP < 80% des unteren Grenzwerts)
- F-Wellen-Verlust in ≥ 2 Nerven (wenn MSAP ≥ 20% des oberen Grenzwerts) und zusätzlich
- ≥ 1 anderes Kriterium in ≥ 1 anderem Nerven
- temporale Dispersion: > 30% längere Amplitudendauer proximal versus distal, (mind. 100% im N. tibialis) in ≥ 2 Nerven
- Verlängerung der Dauer des dMSAP in ≥ 1 Nerven + ≥ 1 anderes Kriterium der aufgeführten Kriterien in ≥ 1 anderen Nerven*
MSAP: Muskelsummenaktionspotenzial. dmL: distal motorische Latenz. dMSAP: distales MSAP. mNLG: motorische Nervenleitgeschwindigkeit.
* abhängig vom Nerven und vom eingestellten Frequenzfilter.
Diagnose-unterstützende Untersuchungen bei MMN
Klinische und elektrophysiologische Kriterien müssen zur Sicherstellung der Diagnose erfüllt sein. Um diese zu unterstützen oder andere Neuropathien auszuschließen, können weitere Untersuchungen durchgeführt werden.
-

Liquoruntersuchung
Im Liquor lässt sich bei Patient:innen mit MMN ein normaler oder leicht erhöhter Eiweißgehalt nachweisen.
Die Liquoruntersuchung wird nicht standardmäßig zur Diagnostik der MMN eingesetzt und dient haupsächlich zur Differentialdiagnose.
-

Blutwerte
Eine Mehrzahl der Patient:innen mit MMN weist eine erhöhte Konzentration von Autoantikörpern gegen ein bestimmtes Gangliosid (IgM-Anti-GM1-Ak) im Serum auf. Da sie jedoch nicht bei allen Patient:innen nachweisbar sind und auch bei anderen Erkrankungen erhöht sein können, dient der Test nicht als Standarddiagnostik.
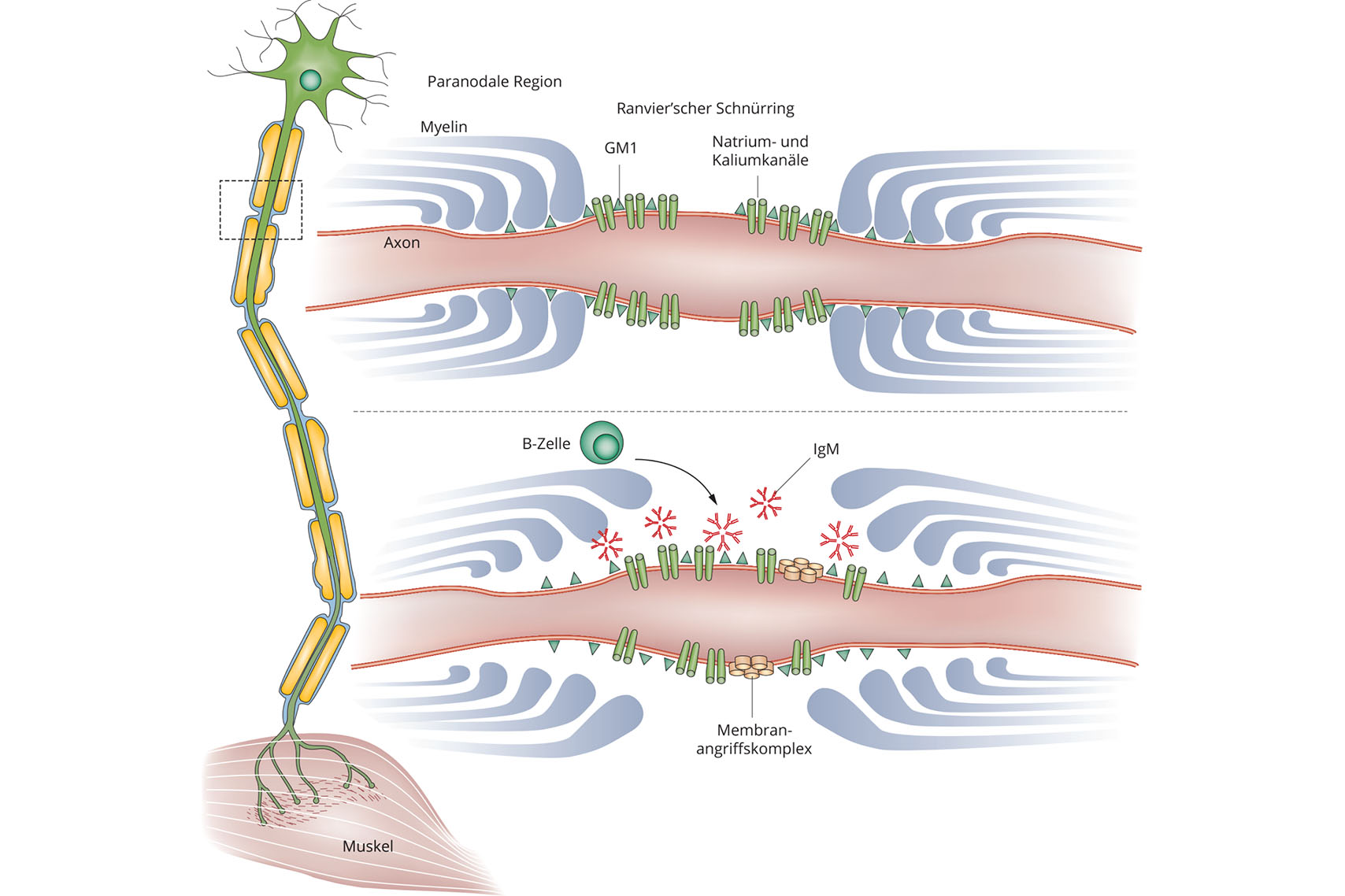
Das GM1 kommt vor:
- in der Membran von Schwann-Zellen, die die Myelinscheiden von motorischen Nerven bilden,
- im Myelin selbst,
- in den freiliegenden, nicht von Myelin umgebenen Axonabschnitten (Ranvier’sche Schnürringe) und
- an den sogenannten motorischen Endplatten, den Kontaktstellen der Nerven Nahe der Muskeln
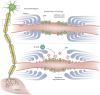
Wie genau der Zusammenhang zwischen Gangliosid-Autoantikörpern und der Funktionsstörung der Nerven entsteht, ist noch nicht geklärt. Es wird angenommen, dass aufgrund einer Schädigung im Bereich des Ranvierschen Schnürrings oder paranodale Abnormalitäten die Reizweiterleitung unterbrochen wird.
Diese Abbildung zeigt die vermuteten pathophysiologischen Mechanismen der multifokalen motorischen Neuropathie (MMN), insbesondere die Rolle der gegen GM1 gerichteten IgM-Antikörper und den resultierenden Schaden an den Ranvier'schen Schnürringen.
-

Bildgebende Verfahren
Bildgebende Verfahren wie die Magnetresonanztomographie (MRT) und Sonographie ermöglichen die Erkennung von Verdickungen in Nervenwurzeln und -plexus, die bei Patient:innen mit multifokaler motorischer Neuropathie (MMN) auftreten können. Jedoch zeigen diese Verdickungen auch andere Neuropathien, wobei die Sonographie nicht bei allen MMN-Patient:innen die Nervenverdickung nachweisbar macht.
-

Neurobiopsien
Anhand von Neurobiopsien können Schäden an den Nerven untersucht werden, werden allerdings zur Diagnosefindung einer MMN nicht eingesetzt.
Differentialdiagnose
Zur Sicherstellung einer MMN müssen andere Ursachen und ähnelnde Krankheitsbilder, wie z.B. Druckläsionen, vererbte Neuropathien, entzündliche Neuropathie und maligne Erkrankungen wie monoklonale Gammopathie ausgeschlossen werden.
Gegen eine MMN sprechen:
- Beteiligung des 1. Motorneurons: könnte ein Hinweis auf eine Amyothrophe Lateralsklerose (ALS) sein
- Bulbäre Symptome: können ein Hinweis auf ALS sein
- Sensorische Störungen, die über leichte Vibrationsstörung in den Beinen hinaus gehen
- Symmetrische Schwäche in den ersten Wochen: können ein Hinweis auf das Guillain-Barré-Syndrom (GBS) oder auf die chronische inflammatorische demyelinisierende Polyneuropathie (CIDP) sein
Quellen
- S1-Leitlinie Diagnostik bei Polyneuropathien. Verfügbar unter https://dnvp9c1uo2095.cloudfront.net/cms-content/030067_LL_Polyneuropathien_2024_1713368968226.pdf. Letzter Zugriff: 14.01.2025.
- Van den Bergh PYK. et al. Eur J Neurol. 2021;28(11):3556–3583.
- Joint Task Force of the E, the PNS. European Federation of Neurological Societies/Peripheral Nerve Society guideline on management of multifocal motor neuropathy. Report of a joint task force of the European Federation of Neurological Societies and the Peripheral Nerve Society-- first revision. J Peripher Nerv Syst. 2010;15(4):295-301.
- Vlam L et al. Nat Rev Neurol. 2011;8(1):48-58.
C-APROM/DE/IG/0062